03.12.2024
649
Что такое ишиас? Защемление седалищного нерва, сопровождающееся сильной, иногда стреляющей болью в области ягодиц и задних поверхностей ног. Болезнь чаще всего проявляется в возрасте 40–60 лет. Мужчины подвержены ей больше, нежели женщины.
На что обратить внимание? При первых признаках ишиаса важно сразу обращаться к врачу, пока боль не стала постоянной. В запущенных ситуациях болевые ощущения усиливаются до такой степени, что человеку трудно наклоняться, почти невозможно сидеть, стоять, а иногда даже и лежать. Лечение заболевания проводится медикаментозным и физиотерапевтическим путем. Хирургия — только в крайних случаях.
Простыми словами ишиас (Sciatica) — это такое поражение седалищного нерва, которое вызывает сильную боль в ягодицах и задней части ног.
Заболевание развивается на фоне дегенеративных изменений в позвоночнике, включая ослабление и разрушение его структур в поясничном и крестцовом отделах, а также воспаление корешков спинномозговых нервов или травмы.
Седалищный нерв, самый крупный в человеческом теле, формируется из нескольких нервных ветвей в поясничной области. Он имеет значительную длину и отвечает за двигательную функцию и чувствительность нижних конечностей. При нарушении проводимости нерва, например его защемлении, возникает болевой синдром и проблемы с функцией ног.
Термин «ишиас» широко применяется в медицинской практике, однако существуют и другие его обозначения, такие как невралгия седалищного нерва или ишиалгия. Сегодня ишиас является одной из наиболее частых причин временной потери трудоспособности и обращения к неврологам или нейрохирургам.
Чаще всего данное заболевание проявляется у людей в возрасте от 40 до 60 лет и более характерно для мужчин, чем для женщин.
Медицинские специалисты выделяют следующие виды ишиаса:
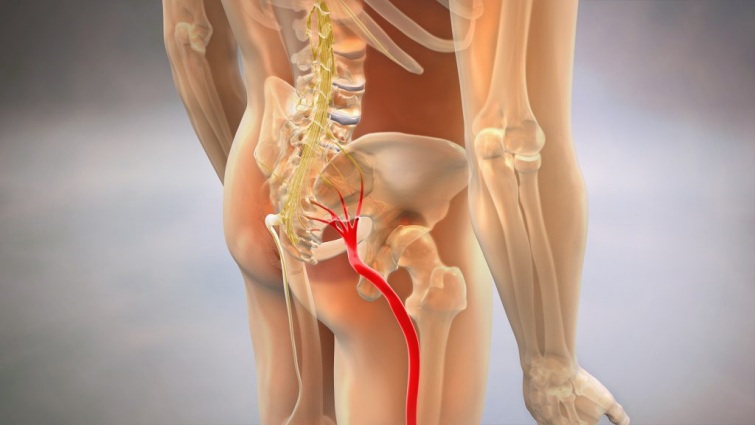
Наиболее часто встречается нижний ишиас, который иногда ошибочно называют невритом. Однако это неверно, так как неврит подразумевает воспаление нервной ткани, в то время как ишиас представляет собой сдавление нерва без воспалительного процесса.
Острый характер патологии чаще всего проявляется при травматических повреждениях, тогда как в остальных случаях процесс прогрессирует постепенно, накапливаясь со временем.
Главный симптом ишиаса — это такая боль, интенсивность которой напрямую зависит от степени сдавления седалищного нерва. Болезненные ощущения могут возникать в пояснице, ягодичной области, бедре или распространяться на ноги.
Боль может проявляться в различных формах:
При запущенном состоянии боль становится настолько сильной, что человек не может совершать наклоны без резкой боли, испытывает дискомфорт при сидении, стоянии и даже лежании.
Существует множество факторов, которые могут спровоцировать защемление седалищного нерва.
Риск возникновения ишиаса увеличивается при наличии таких факторов:
Диагноз ишиас обычно устанавливается врачом на основе жалоб пациента, анализа анамнеза и результатов неврологического осмотра. Важную роль играют вопросы о локализации, интенсивности и продолжительности боли, ее иррадиации в другие области тела, а также о том, возникает ли она в покое или ночью.
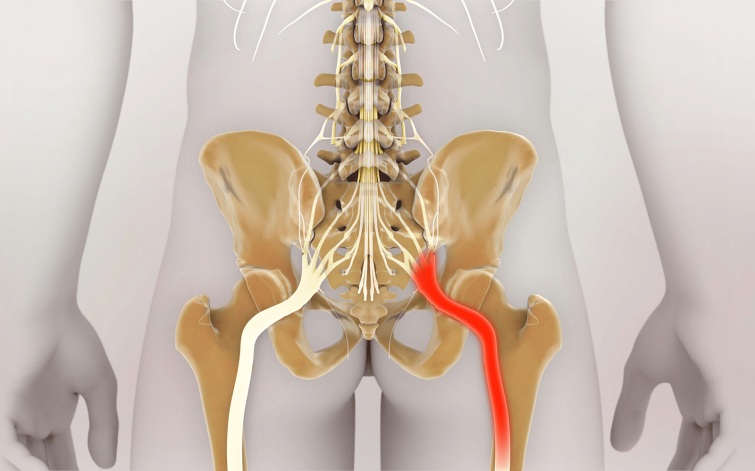
Также важным диагностическим критерием ишиаса являются нарушения чувствительности и двигательной активности в ногах. Для подтверждения диагноза рекомендуется проведение следующих исследований:
Некоторые врачи ставят диагноз ишиас при наличии следующих симптомов:
Терапия ишиаса при воспалении и боли, вызванных защемлением седалищного нерва, включает как его симптоматическое лечение (для облегчения проявлений болезни), так и этиотропное (направленное на исключение причины патологии).
Чаще всего применяются такие методы: медикаменты, физиотерапия, мануальные техники и лечебная физкультура. Хирургическое вмешательство требуется лишь в тяжелых случаях, когда существует угроза полной утраты подвижности или велик риск осложнений.
Медикаментозное лечение включает:
Физиотерапия включает в себя такие методы, как УВЧ, электрофорез, магнитотерапия, лазеротерапия и рефлексотерапия. Эти процедуры помогают уменьшить боль, но их использование возможно только после снятия острого воспаления. Вне обострений для подобных целей также применяют мануальную терапию.
Лечебная физкультура является важной частью консервативного лечения ишиаса. Правильно подобранные физические упражнения укрепляют мышцы, улучшают кровообращение и способствуют нормализации обменных процессов в тканях.
Эффективность таких методов, как иглоукалывание и чрескожная электростимуляция, пока не доказана.
Если, несмотря на проводимую медикаментозную терапию, боль сохраняется более 12 недель или усиливается неврологический дефицит, пациенту может быть предложено хирургическое вмешательство, например удаление межпозвонковой грыжи.
При подозрении на ишиас важно как можно быстрее обратиться к неврологу, поскольку заболевание может вызвать серьезные осложнения. Одно из наиболее частых — переход боли в хроническую форму, когда она становится постоянной. Это может произойти, если пациент избегает активного участия в лечении, полагаясь исключительно на пассивные методы терапии.
Ограничение подвижности из-за боли также влияет на социальную жизнь: человек начинает избегать активности, предпочитая оставаться дома вместо прогулок или общения с друзьями, что со временем приводит к социальной изоляции и замкнутости.
Усиление симптомов, таких как мышечная слабость и потеря чувствительности, может привести к необратимым изменениям, включая нарушение двигательных функций ног. В самых тяжелых случаях человек может потерять способность к самостоятельной ходьбе, хотя такие ситуации редки.
Большинство пациентов ощущают улучшение после консервативного либо хирургического вмешательства. Однако сроки достижения эффекта зависят от интенсивности болевого синдрома и характера развития болезни.
Прогноз строится на основании тяжести симптомов и частоты рецидивов боли в течение года. Согласно данным около 39–50 % пациентов сталкиваются с возвратом симптомов через 1–4 года.
По данным одного исследования, около 20 % пациентов оставались нетрудоспособными в течение года, а 10 % перенесли операцию. Это подчеркивает важность своевременного обращения к врачу и следования всем медицинским рекомендациям.
Неблагоприятный прогноз может быть связан с продолжительной болью и убежденностью пациента в неизлечимости болезни. В таких случаях врач может порекомендовать когнитивно-поведенческую терапию.
Люмбаго с ишиасом — достаточно редкое явление, которое часто путают с любыми болями, затрагивающими ногу и ягодицу. На самом деле в большинстве случаев это миофасциальный синдром, сопровождающий боли в пояснице.
Люмбаго, или люмбалгия (от лат. lumbus — поясница), представляет собой не просто резкую стреляющую боль, а целый синдром патологических изменений, главным симптомом которого является болезненность. Боль может быть острой, подострой или хронической по продолжительности и ощущается в нижней части спины, начиная от 12-го ребра до ягодичной области.
Терминологическая разница между понятиями «люмбаго» и «люмбалгия» минимальна. Люмбаго чаще относят к болям в нижней части спины, а люмбалгию — к боли непосредственно в пояснице. Однако это разделение условно и не несет принципиальной разницы.
Диагностика и лечение невралгии седалищного нерва находятся в компетенции врача-невролога.
Для профилактики ишиаса рекомендуется вести активный образ жизни, поддерживать регулярную физическую активность в пределах возможностей, развивать гибкость связок и укреплять мышцы спины и ног.
Важную роль играет организация рабочего места: правильная поддержка спины при сидении, использование эргономичных кресел с регулируемой высотой и спинкой.
Обычно лабораторные анализы при ишиасе не назначаются. Однако общий анализ крови и исследование на С-реактивный белок могут потребоваться при подозрении на инфекцию, опухоль или анкилозирующий спондилит.

Таким образом, ишиас — это состояние, характеризующееся выраженной болью в пояснице и нижних конечностях. Профилактика развития патологии гораздо проще, чем лечение ее последствий.
После выздоровления необходимо придерживаться правильного режима, чтобы минимизировать риск повторного появления симптомов.
Чтобы избежать болей и нарушений походки, следует придерживаться ряда рекомендаций: скорректировать питание, поддерживать адекватную физическую активность, избегать чрезмерных нагрузок, правильно поднимать тяжести и при сидячей работе делать регулярные перерывы.